Spinoserebellaariataksia tyyppi 12 (SCA12)
- ICD–10-luokitusnumero G11.8, ORPHA: 98762, OMIM: 604326
Spinoserebellaari ataksia tyyppi 12 (SCA12) lukeutuu harvinaisten ataksiaa aiheuttavien sairauksien moninaiseen ryhmään. Ataksialla tarkoitetaan tahdonalaisten liikkeiden hallinnan ja koordinoinnin ongelmia. Ataksiasairauksien taustalla on toimintahäiriö pikkuaivoissa tai niiden hermoratayhteyksissä. Ataksiaan johtavia syitä on lukuisia ja useimmiten ataksian taustalla onkin jokin varsin paljon tavallisempi sairaus kuin SCA12. SCA12 oli järjestyksessään kahdestoista tunnistettu geenivirhealue vallitsevasti periytyvien ataksiasairauksien joukossa joukossa. SCA12 geenivirhe tunnistettiin vuonna 1999. Diagnoosi perustuu tämän geenimutaation osoittamiseen.
1890-luvulla kuvattiin ensimmäiset perheet, joissa etenevä pikkuaivoataksia todettiin peräkkäisissä sukupolvissa. Sairaus siis periytyi autosomissa dominantisti (AD) eli vallitsevasti. Sairautta esiintyi molemmilla sukupuolilla. 1900-luvulla eri puolilta maailmaa kuvattiin useita sukuja, joilla etenevä ataksiaoireisto todettiin peräkkäisissä sukupolvissa.
Jo vuonna 1863 oli lääketieteelliseen kirjallisuuteen kuvattu niin ikään pikkuaivojen ja selkäytimen toimintavaurioista johtuva perinnöllinen ataksiasairaus Friedreichin ataksia (FRDA), missä sairastumista todettiin vain samassa sisarussarjassa, muttei vanhemmilla. Vanhemmat olivat sairauden oireettomia kantajia. FRDA periytyi autosomissa peittyvästi eli resessiivisesti (AR). Aina ei ataksiaa sairastavan suvusta muita samankaltaisesti oirehtivia perheenjäseniä löydetä.
Yrityksiä vallitsevasti periytyvien ataksiasairauksien (AD-ataksiat) ryhmittelyksi tehtiin useampiakin 1900-luvulla. 1980-luvun alkupuolella englantilainen neurologi Anita Harding pyrki yhtenäistämään varsin kirjavaksi muodostuneen nimikkeistön ja jakoi AD-ataksiat kliinisten oireiden perusteella kolmeen pääryhmään, joista hän käytti nimitystä ADCA-sairaudet tyypit I, II ja III. ADCA kirjainlyhenne on peräisin sanoista Autosomi, Dominantti, Cerebellum (pikkuaivot) ja Ataksia. ADCA tyyppi I:een lukeutuivat ne potilaat, joilla pikkuaivojen toimintahäiriöiden lisäksi oli todettavissa merkkejä aivorungon tumakkeiden sekä selkäytimen toimintahäiriöistä. Osalla potilaista todettiin myös ääreishermoston vaurioita. ADCA tyyppi II:ssa edellä mainittujen oireiden lisäksi todettiin aina silmän verkkokalvon ja terävän näön keskuksen (makulan) rappeutuminen. ADCA tyyppi III:ssa oireet rajoittuivat pääasiallisesti pikkuaivojen toimintahäiriöihin.
ADCA tyyppi I ja III ovat osoittautuneet geneettisesti huomattavan moninaiseksi sairausryhmäksi. Virheellisen geenialueen tunnistaminen on johtanut käytäntöön nimittää sairautta geenin tunnistamisjärjestyksen mukaisesti SCA1-, SCA2-, SCA3-sairaudeksia jne. Tällä hetkellä tunnetaan yli kaksikymmentä SCA-sairauksien geenialuetta (SCA1-8, SCA10-22 sekä DRPLA). Toistaiseksi kaikkien näiden vallitsevasti periytyvien ataksiasairauksien diagnostisoiminen geenitestillä ei ole mahdollista. SCA12:n geenivirhe sijaitsee kromosomissa 5 alueella q31-33. SCA12:n geenimutaatio tunnetaan ja diagnoosi varmistuu tämän mutaation tunnistamisella verinäytteestä (DNA- eli geenitesti). SCA12 taudinkuvaan liittyy oleellisena piirteenä ataksian ohella vapina.
SCA12:n taudinkuva
SCA12:ta liittyvät aina tasapainovaikeudet, kävelyn epävarmuus sekä raajojen koordinaatio-ongelmat, epätarkkuus ja hapuilu. Pään ja käsien vapinaoireisto on poikkeuksellisen voimakasta ja tähän mennessä tutkittujen potilaiden ensioire sairaudesta. Sairastuminen tapahtuu usein vasta keski-ikäisenä. Perheenjäsenten sairastumisiässä on suurta yksilöllistä vaihtelua. Vaihtelua todetaan myös SCA12-geenimutaation omaavien perheenjäsenten oireiden etenemisnopeudessa.
SCA12:n taudinkuvaan kuuluvat:
- pään ja yläraajojen vapina (sekä asennon ylläpidossa että liikkeessä)
- tasapainoepävarmuus ja kävelyn ongelmat (kävelyataksia)
- raajojen liikkeiden holtittomuus (ataksia)
- liikkeiden hitaus (bradykinesia); muita parkinsonin tautiin liittyviä oireita
- puheen kankeus, sammallus ja artikulaation epäselvyys (dysartria)
- jänneheijasteiden vilkastuminen (hyperrefleksia)
- sairaus periytyy autosomissa dominantisti
Osalla todetaan lisäksi:
- lihasjänteyden nousua (spastisiteettia)
- silmänvärvettä (nystagmusta)
- mielialamuutoksia
- kognitiivisia muutoksia
- pakkoliikkeitä
- rakon toimintahäiriöitä
Kaikilla SCA12 potilailla todetaan vapinaoiretta. Vapina ilmenee niin levossa kuin myös toiminnassa. Sairauden varhaisvuosina vapinaa on molemmissa käsissä ja päässä. Vapina haittaa puherytmiä. Ataksia (tasapaino-ongelmat ja kävelyvaikeus) voi olla vaihteleva eikä välttämättä siinä määrin ongelmallinen kuin monessa muussa SCA-sairaudessa. Liikkeet ovat epätarkkoja ja rytmiset liikkeet tuottavat ongelmia. Sairastamisen ensivuosina tasapainovaikeudet voivat olla varsin vähäisiä ja ainoastaan vaativimmissa liikunnallisissa tilanteissa ilmeneviä. Hienoinen tasapainohaitta voi ilmetä rappuja laskeutuessa kaidetuen tarpeena tai horjahteluna käännöksissä. Vähittäisesti kävely muuttuu leveäraiteiseksi ja sivuaskeleita otetaan myös suoraan kävellessä. Sairauden edetessä tasapainon ylläpitäminen seisoessakin on vaikeaa. Kävelyasento muuttuu etukumaraksi. Lähes kaikilla on lisääntynyttä lihasjänteyttä etenkin jaloissa ja kävely on tästä johtuen kankean näköistä – jäykkää. Liikkeet hidastuvat ja liikkeelle lähtövaikeutta esiintyy. Jaloissa sairaudelle tyypillinen vapinaoireisto ei välttämättä tule esille.
Lihasvoimat pysyvät varsin hyvinä. Joillakin potilailla todetaan tahattomia liikkeitä (dystoniaa ja dyskinesioita) ja silmien liikehäiriöitä voi esiintyä. Käsien toimintoja voi haitata vapinan lisäksi myös liikekankeus (rigiditeetti). Puheen puuroutuminen ja artikulaation ongelmat kuuluvat oirekuvaan. Kasvojen lihasvapina kuin myös kielen vapina haittaavat puheilmaisua.
Joillakin sairastavilla on todettu muutoksia henkisessä (kognitiivisessa) suoriutumisessa. Muutokset käsittivät niin asioiden mieleen painamiseen liittyviä ongelmia kuin orientoitumisen heikkoutta. Liiketoimintojen toteuttamisessa on niin ikään todettu vaikeuksia (apraksiaa). SCA12:een voi liittyä myös mielialan muutoksia. Potilailla on raportoitu ahdistusta, masennusta ja joillakin harha-aistimuksia (paranoideaa).
Autonomisen hermoston toimintahäiriöitä ei toistaiseksi ole laajemmin kartoitettu, mutta rakontoimintahäiriöt voivat liittyä oirekuvaan.
Pään ja käsien vapinaoireisto on aikuisiällä alkavan sairauden tavallisin ensioire. Sairaus alkaa tavallisimmin 30–40 vuoden iässä, mutta vaihtelu oireiden alkamisessa on laaja ( 8–55 vuotta). Sairauden edetessä sen aiheuttama oirekirjo laajenee ja vapinaoireiston ohella liikkeiden hitaus ja kankeus sekä parkinsonin tautia muistuttavat oireet hidastavat ja haittaavat arkisia toimia. Kuvatut neuropsykologiset muutokset sekä rakon toimintahäiriöt liittyivät pitkään jatkuneeseen sairastamiseen. Varhain lapsuudessa puhjenneessa sairaudessa ovat oireina synnynnäinen silmänvärve (nystagmus) ja lihasten hypotonia. Lapsille on myöhemmin kehittynyt tahattomia pakkoliikkeitä (dystoniaa). Sairauden kliinisen kuvan kartoitustyö on siinä määrin aluillaan, että SCA12:n oirekuva tarkentuu vasta lähivuosien aikana.
SCA12:n diagnoosi ja erotusdiagnoosi
SCA12:n diagnoosi varmistetaan verinäytteestä osoittamalla SCA12-geenimutaatio. Mikäli suvussa tiedetään esiintyvän SCA12:ta, on diagnoosiin pääsy periaatteessa vaivatonta. Ellei tätä tietoa ole käytettävissä, voivat tutkimukset muodostua varsin aikaa vieviksi. Tutkimukset käsittävät perusteellisen neurologisen kliinisen tutkimuksen lisäksi useita laboratoriokokeita sekä aivojen kuvantamisen (magneettitutkimus eli MRI).
Neurologisessa tutkimuksessa todetaan ensisijaisesti vapinaoireisto niin päässä kuin yläraajoissa. Vapinaa esiintyy niin asentoa ylläpidettäessä (posturaalinentremor) kuin liikkeessä (aktiontremor); myös kohdistusvapinaa (intentiontremor) voi esiintyä. Lihasjänteyden nousua (joko spastisitettia tai tavallisemmin rigiditeettiä) todetaan erityisesti alaraajoissa, mutta rigiditeettiä voi olla myös yläraajoissa. Jänneheijasteet ovat joko vilkastuneet (hyperrefleksia) tai normaalit. Potilaan ryhti on etukumara ja liikkeet mahdollisesti hidastuneet ja kankeat.
Vaikka pikkuaivojen toimintahäiriöön sopivia löydöksiä todetaan (ataksia, dysmetria, dysdiadokokinesis, nystagmus), ne eivät välttämättä ole toiminnallisesti merkittävimpiä löydöksiä. Silmien liikehäiriöistä todetaan osalla. Puheartikulaatiota haittaa leuan ja kielen vapinaoireisto. Sairastunut ymmärtää hyvin puheen sisällön eikä hänellä ole myöskään ongelmia oman puheen tuottamisessa lukuun ottamatta artikulaatiosta johtuvia heikkouksia.
Aivojen magneettitutkimuksessa (MRI) rappeutumaa nähdään pikkuaivojen lisäksi laajemminkin keskushermoston alueella. Osalla potilaista todetaan ENMG-tutkimuksessa (hermojen sähköisessä tutkimuksessa) aksonaalista neuropatiaa.
Perinnöllisyyslääkärin tutkimukset kuuluvat sairauden perusselvityksiin. SCA12-diagnoosin varmistuttua on perinnöllisyyslääkärin antama neuvonta sairauden periytymisestä tarpeellinen myös muille perheenjäsenille.
Erotusdiagnostisina vaihtoehtoina tulevat ensisijaisesti kyseeseen huomattavan paljon tavallisemmat pikkuaivojen toimintahäiriöitä aiheuttavat sairaudet, kuten Parkinsonin tauti, MS-tauti, syövän metastaasit, liuotinainealtistus jne. Pään ja käsien vapina on tavallinen oire essentiellissä tremorissa ja osalla SCA12-potilaista olikin aikaisemmin epäilty samantapaisesti autosomissa dominantisti (AD) periytyvää essentielliä tremoria. Erotusdiagnoosin piiriin kuuluvat myös muut SCA-sairaudet ja niiden joukossa erityisesti ADCA tyyppi I kaltaisesti oirehtivat SCA-sairaudet.
SCA12:n esiintyminen
SCA12:ta geenimutaatio löydettiin vuonna 1999 amerikkalaisesta suvusta, joka oli lähtöisin Saksasta. Toistaiseksi muut SCA12-perheet on löydetty Intiasta. Englannissa vastikään ataksiapotilailla suoritetussa SCA12 esiintyvyyttä kartoittavassa tutkimuksessa SCA12-geenimutaatio osoittautui siellä erittäin harvinaiseksi. Amerikkalaisessa tutkimuksessa SCA12 osoittautui niin ikään äärimmäisen harvinaiseksi ataksiasairaudeksi. Tutkittuihin kuului useita eri etnisiä ryhmiä.
SCA12-sairauden mahdollisuus on pidettävä mielessä erityisesti silloin, kun potilaalla todetaan vapina ja ataksiaoireisto ja lisäksi sukulaisten oireita kysellessä löytyy niin vapinaoiretta kuin parkinsonintautia sairastavia. Suomesta ei toistaiseksi SCA12-sairautta ole löydetty.
SCA12:n periytyminen
Geenitesti varmistaa SCA12 diagnoosin. Tutkimus tehdään verinäytteestä. Geenitestissä määritetään kolmen nukleotidiemäksen (CAG) muodostaman jakson pituus. SCA12:n geenimutaatio sijaitsee kromosomissa 5 alueella q31-33. Normaalisti SCA12-geenissä geenin vastinpareissa (alleeleissa) CAG-jakson pituus on 6–26 CAG-jaksoa. SCA12:n geenimutaatiossa CAG-jakso on pidempi ollen >66 sairastuneilla.
Useissa SCA-sairauksissa on todettu yhteyttä sairauden oireiden puhkeamisiässä sekä oireiden etenemisessä suhteessa geenimutaation CAG-jakson pituuteen (genotyyppi-fenotyyppi korrelaatio): pitkän CAG-jakson on todettu yhdistyvän varhaiseen ja nopeasti etenevään sairauteen. SCA12:ssakin tämä korrelaatio on havaittu. Toisaalta sisarussarjassa samanpituisen poikkeavan CAG-jakson omaavat voivat sairastua hyvinkin eri-ikäisinä, eivätkä myöskään sisarusten oireet etene samankaltaisesti. CAG-jakson pituus ei yksittäisen potilaan kohdalla ole riittävä tieto sairauden oireiden puhkeamisiän ennustamiseen tai oireiden etenemisestä kertomiseen.
Antisipaatiolla tarkoitetaan sairauden puhkeamista keskimäärin varhemmin seuraavassa sukupolvessa. SCA12 perheissä ei antisipaatiota ole kiistatta havaittu. Toistaiseksi on todettu, että isältä peritty geenimutaatio on pidentynyt seuraavassa sukupolvessa ja tähän liittyen oli todettavissa myös oireiden varhaisempi puhkeaminen.
Autosominen vallitseva periytyminen
SCA12 periytyy autosomissa dominantisti, mistä johtuen perheenjäsenen sairastumisen todennäköisyydestä voidaan sanoa seuraavaa (ks. Kuva 1):
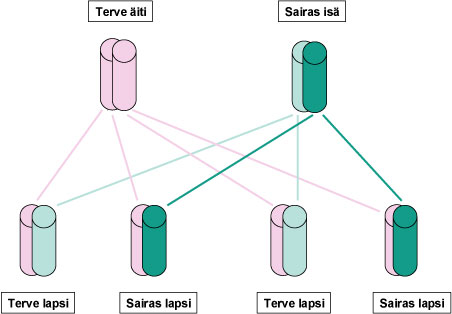
- Sairastuneen vanhemmat: Useimmilla niillä, joilla diagnostisoidaan SCA12, todetaan myös toisella vanhemmista kliininen sairaus. Vanhemman kuoleminen nuorena tai vanhemman oireiden huomattavan myöhäinen puhkeaminen voi olla syynä siihen, että hänen sairautensa ei ole tiedossa.
- Sairastuneen sisarukset: Biologisilla sisaruksilla on 50%:n todennäköisyys sairastumiseen.
- Sairastuneen omat lapset: Sairastuneen omilla lapsilla on 50% todennäköisyys sairastumiseen.
SCA12-geenimutaatio voidaan osoittaa tai pois sulkea sairastumisriskissä olevalta täysi-ikäiseltä perheenjäseneltä (prediktiivinen geenitesti). Koska perimäaines on muuttumaton, on myös testituloksen antama tieto muuttumatonta. Geenitestin perusteella ei voi luotettavasti ennakoida mahdollista sairastumisikää tai oireiden etenemisvauhtia. Testin tulos kertoo sairastumisen mahdollisuudesta jossain elämän vaiheessa. Negatiivinen testitulos merkitsee SCA12:een sairastumisen poissulkua. Ennakoivaan geenitestiin osallistuminen on aina vapaaehtoista. Lapsille ei ennakoivia testejä suoriteta.
Käytännöksi on suositeltu, että ennen mahdollista ennakoivaa geenitestiä henkilölle annetaan perinnöllisyysneuvonnassa sekä suullisesti että kirjallisesti tietoa sairaudesta. Geenitesti tehdään vasta sitten, jos henkilö pohdinnan jälkeen päätyy tähän ratkaisuun. Geenitestin tulos säilytetään aina ehdottoman luottamuksellisesti. Perinnöllisyysneuvonnasta vastuussa oleva yksikkö järjestää henkilölle vastauksen kuulemiskäynnin jälkeen tarvittavan jatkoseurannan.
Sikiön DNA voidaan tutkia joko 10–12 raskausviikolla otetusta istukkanäytteestä tai 16–18 raskausviikolla otettavasta lapsivesipunktionäytteestä.
SCA12:n hoito ja kuntoutus
Sairauden hoitoon ei ole käytettävissä parantavaa lääkehoitoa. Vapinaoiretta voidaan hoitaa beta-salpaajilla tai muilla lääkkeillä, joilla tiedetään olevan vaikutusta vapinaan. Vitamiinilisiä on suositeltu – erityisesti silloin, kun tavanomaisesta ravinnosta niitä ei todennäköisesti riittävästi kerry.
Perinnöllisyysneuvonta on oleellinen osa SCA12:n diagnostiikkaa ja hoitoa. Neuvontaa tarvitsevat sairastuneen lisäksi myös muut perheenjäsenet.
SCA12-sairauden aiheuttamat toimintarajoitteet etenevät yksilöllisesti ja toisaalta sairastumisikä vaihtelee huomattavasti. Tästä syystä kuntoutukselliset kokonaistoimet on syytä aina arvioida yksilöllisesti samoin kuin tarvittavat palvelut.
Sairastunut ja hänen läheisensä kaipaavat tukea ja ohjausta diagnoosin saatuaan. Sairastunutta ja perhettä tulee informoida sopeutumisvalmennuskursseista. Sopeutumisvalmennuskurssilla annetaan tietoa sairaudesta ja kurssilla on mahdollisuus tavata muita ataksiaa sairastavia. Sopeutumisvalmennuskurssin kustannuksista vastaa joko terveydenhuolto tai KELA niin sanotusti harkinnanvaraisena kuntoutuksena (Kuntoutuslaki §4).
Kuntoutustoimet kartoitetaan sairauden tultua diagnosoiduksi ja kuntoutustoimet kirjataan kuntoutussuunnitelmaan. Kuntoutussuunnitelman laatii hoidosta vastaava lääkäri. Suunnitelman ajantasaisuus on syytä tarkistaa kontrollikäyntien yhteydessä.
Yliopistosairaaloissa ja keskussairaaloissa on kuntoutusohjaaja. Terveyskeskuksissa toimivat kuntoutustyöryhmät. Nämä tahot huolehtivat suunniteltujen kuntoutustoimien järjestämisestä. Ataksiaa sairastavan kuntoutustoimissa moniammatillinen yhteistyö on perusteltua. SCA12-potilaan kuntoutuksessa arvioidaan fysioterapian ja toimintaterapian tarve. Puheterapeutin konsultaatio on tärkeää silloin, kun SCA12-potilaalla havaitaan puheeseen tai nielemiseen liittyviä ongelmia.
Sairastuminen etenevään sairauteen voi aiheuttaa muutoksia ammatinvalinnassa tai työelämässä. Kuntoutustoimien tarkoituksena on auttaa sairastunutta selviytymään työ- ja arkielämässä huolimatta sairauden tuomista rajoitteista. Työelämässä jatkamista voidaan tukea monin eri tavoin. Tieto sairauden oireista ja sen luonteesta auttaa ratkaisuissa.
Liikunnallisten aktiviteettien tukeminen ja ylläpitäminen on arvokasta. Säännöllisen fysioterapian tarve arvioidaan kuntoutussuunnitelmaa laadittaessa. Fysioterapeutti on liikeharjoitusten asiantuntija ja samalla kannustaa ja opastaa omatoimisessa kunnon ylläpidossa. Terapeutti kykenee hyvin seuraamaan sairauden aiheuttamien liikuntahaittojen laatua ja mahdollista liikunnan apuvälineiden tarvetta. Kodin turvallisuutta lisäävät ja huonon tasapainon edellyttämät asunnonmuutostyötarpeet välittyvät mutkattomasti fysioterapeutin tai toimintaterapeutin kautta kotikunnan asianomaisille viranomaisille.
Puheterapia sekä kommunikaatiota helpottavat apuvälineet voivat tulla ajankohtaiseksi sairauden edetessä. Säännöllisen puheterapian tarve ei useinkaan ole tarpeen, mutta puheterapeutin käynnillä saadut ohjeet voivat merkittävästi selkeyttää ilmaisua. Nielemisen ongelmat kuuluvat SCA12:ssa vasta sairastumisen myöhäisvuosiin.
SCA12-sairaudessa osalla potilaista on todettu muistiin sekä muihin kognitiiviseen suoriutumiseen vaikuttavia muutoksia. Muutokset ja niiden laatu voidaan selvittää neuropsykologisella tutkimuksella. Osalla potilaista on todettu myös käyttäytymiseen ja mielialaan liittyviä muutoksia, joihin voidaan vaikuttaa lääkehoidoin.
SCA12:n perustutkimus
Neuropatologisia tutkimuksia SCA12:sta ei ole. SCA12-geeni sijaitsee kromosomissa 5 alueella q31-33. Kyseisellä alueella on aikaisemmastaan tunnettu geeni, joka ohjaa fosfataasi 2A-proteiinin rakennetta. Tätä proteiinia tiedetään esiintyvän erityisesti aivokudoksessa. SCA12-geeniä onkin löydetty keskushermoston soluissa ja erityisesti pikkuaivojen soluissa. SCA12-geenimutaatio on tunnettu vain muutaman vuoden ja sairauden taustalla olevien patologisten mekanismien tunnistaminen on vasta aluillaan.
Ohjeita arkeen
- Hae tietoa sairaudesta – käytä hyväksesi alla lueteltuja tietolähteitä.
- Älä jää yksin – vertaistuki on usein korvaamaton tuki.
- Hakeudu sopeutumisvalmennuskurssille, ota yhteyttä potilasyhdistykseen, kysy tukihenkilöistä.
- Sovella terapeuteiltasi saamiasi ohjeita arkipäivän toimissasi – tasapainoa ja liikeratoja on mahdollista harjoittaa.
- Keskity kulloiseenkin tekemiseesi: ataksiaa sairastavan syöminen ja puhuminen eivät välttämättä onnistu yhtäaikaisesti, myös käveleminen ja puhuminen yhtäaikaisesti saattaa olla ongelmallista.
- Älä arastele sairautesi asettamia rajoitteita tai mahdollista avuntarvettasi.
- Lyhyt esite tai ajokortin tapainen invalidikortti helpottaa tilanteissa, joissa tasapainovaikeuksien ja liikehäiriöiden syyksi epäillään juopumustilaa – pyydä se joko hoitavalta lääkäriltä tai sopeutumisvalmennuskurssin lääkäriltä.
- Muista, että sairastuminen ei ole sinun tai läheistesikään syytä.
- Säilytä aikaisemmat aktiviteettisi siinä määrin kuin mahdollista ja hae uusia aktiviteetteja mahdollisten menetettyjen tilalle.
- Ole aktiivisesti mukana laatimassa kuntoutus- tai palvelusuunnitelmasi tavoitteita ja sisältöä – tavanomaisen fysioterapian ohella on myös muita toiminnallisuutta ylläpitäviä ja kohentavia terapiamuotoja.
- Ota yhteyttä Neuroliittoon; saat tietoa niin ataksiaverkon toiminnasta kuin myös tukihenkilöistä.
Sopeutumisvalmennus- ja kuntoutuspalvelut
Perinnölliset ataksiasairaudet ovat harvinaisia sairauksia kaikkialla maailmassa. Suomessa Maskun Neurologinen Kuntoutuskeskus on valtakunnallinen neurologisten sairauksien resurssikeskus. Tietoa Maskun neurologisen kuntoutuskeskuksen kursseista.
Kirjoittaja
Riitta Rinne, LL, neurologian erikoislääkäri, Maskun neurologinen kuntoutuskeskus
Julkaistu 19.12.2002
Järjestötoiminta
Potilasjärjestö: Neuroliitto ry; ataksiaverkosto
Muita tietolähteitä
- The National Ataxia Foundation: www.ataxia.org
- Sveriges socialstyrelsens kunskapsdatabas om ovanliga diagnoser innehåller information om fler än 300 ovanliga sjukdomar och tillstånd.